Grundlagen Antibiotikatherapie
120
Infektio-Guide / KAROW PHARMAKOLOGIE 2022 Infektio-Guide / KAROW PHARMAKOLOGIE 2022 Infektio-Guide / KAR
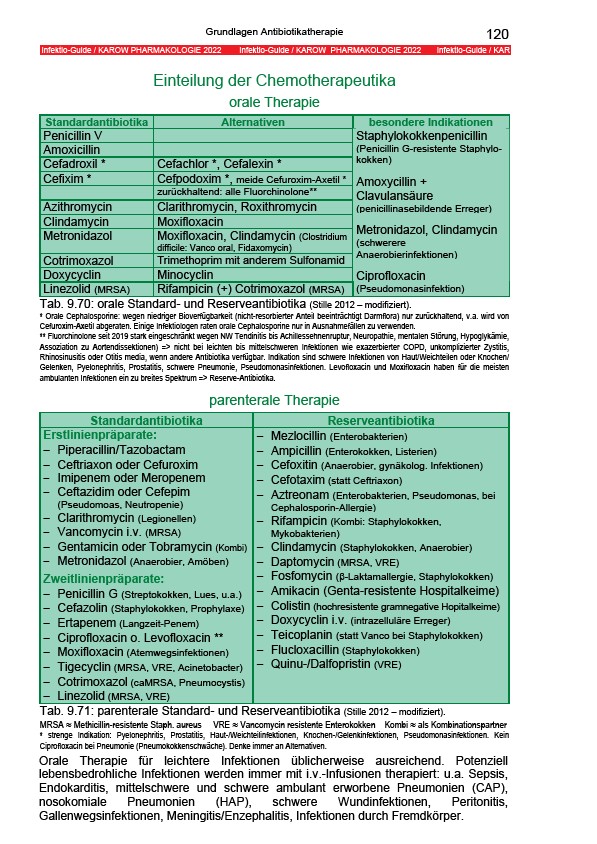
Einteilung der Chemotherapeutika
orale Therapie
Standardantibiotika Alternativen besondere Indikationen
Penicillin V
Amoxicillin
Cefadroxil * Cefachlor *, Cefalexin *
Cefixim * Cefpodoxim *, meide Cefuroxim-Axetil *
zurückhaltend: alle Fluorchinolone**
Azithromycin Clarithromycin, Roxithromycin
Clindamycin Moxifloxacin
Metronidazol Moxifloxacin, Clindamycin (Clostridium
difficile: Vanco oral, Fidaxomycin)
Cotrimoxazol Trimethoprim mit anderem Sulfonamid
Doxycyclin Minocyclin
Linezolid (MRSA) Rifampicin (+) Cotrimoxazol (MRSA)
Staphylokokkenpenicillin
(Penicillin G-resistente Staphylokokken)
Amoxycillin +
Clavulansäure
(penicillinasebildende Erreger)
Metronidazol, Clindamycin
(schwerere
Anaerobierinfektionen)
Ciprofloxacin
(Pseudomonasinfektion)
Tab. 9.70: orale Standard- und Reserveantibiotika (Stille 2012 – modifiziert).
* Orale Cephalosporine: wegen niedriger Bioverfügbarkeit (nicht-resorbierter Anteil beeinträchtigt Darmflora) nur zurückhaltend, v.a. wird von
Cefuroxim-Axetil abgeraten. Einige Infektiologen raten orale Cephalosporine nur in Ausnahmefällen zu verwenden.
** Fluorchinolone seit 2019 stark eingeschränkt wegen NW Tendinitis bis Achillessehnenruptur, Neuropathie, mentalen Störung, Hypoglykämie,
Assoziation zu Aortendissektionen) => nicht bei leichten bis mittelschweren Infektionen wie exazerbierter COPD, unkomplizierter Zystitis,
Rhinosinusitis oder Otitis media, wenn andere Antibiotika verfügbar. Indikation sind schwere Infektionen von Haut/Weichteilen oder Knochen/
Gelenken, Pyelonephritis, Prostatitis, schwere Pneumonie, Pseudomonasinfektionen. Levofloxacin und Moxifloxacin haben für die meisten
ambulanten Infektionen ein zu breites Spektrum => Reserve-Antibiotika.
parenterale Therapie
Standardantibiotika Reserveantibiotika
Erstlinienpräparate:
− Piperacillin/Tazobactam
− Ceftriaxon oder Cefuroxim
− Imipenem oder Meropenem
− Ceftazidim oder Cefepim
(Pseudomoas, Neutropenie)
− Clarithromycin (Legionellen)
− Vancomycin i.v. (MRSA)
− Gentamicin oder Tobramycin (Kombi)
− Metronidazol (Anaerobier, Amöben)
Zweitlinienpräparate:
− Penicillin G (Streptokokken, Lues, u.a.)
− Cefazolin (Staphylokokken, Prophylaxe)
− Ertapenem (Langzeit-Penem)
− Ciprofloxacin o. Levofloxacin **
− Moxifloxacin (Atemwegsinfektionen)
− Tigecyclin (MRSA, VRE, Acinetobacter)
− Cotrimoxazol (caMRSA, Pneumocystis)
− Linezolid (MRSA, VRE)
− Mezlocillin (Enterobakterien)
− Ampicillin (Enterokokken, Listerien)
− Cefoxitin (Anaerobier, gynäkolog. Infektionen)
− Cefotaxim (statt Ceftriaxon)
− Aztreonam (Enterobakterien, Pseudomonas, bei
Cephalosporin-Allergie)
− Rifampicin (Kombi: Staphylokokken,
Mykobakterien)
− Clindamycin (Staphylokokken, Anaerobier)
− Daptomycin (MRSA, VRE)
− Fosfomycin (β-Laktamallergie, Staphylokokken)
− Amikacin (Genta-resistente Hospitalkeime)
− Colistin (hochresistente gramnegative Hopitalkeime)
− Doxycyclin i.v. (intrazelluläre Erreger)
− Teicoplanin (statt Vanco bei Staphylokokken)
− Flucloxacillin (Staphylokokken)
− Quinu-/Dalfopristin (VRE)
Tab. 9.71: parenterale Standard- und Reserveantibiotika (Stille 2012 – modifiziert).
MRSA ≈ Methicillin-resistente Staph. aureus VRE ≈ Vancomycin resistente Enterokokken Kombi ≈ als Kombinationspartner
* strenge Indikation: Pyelonephritis, Prostatitis, Haut-/Weichteilinfektionen, Knochen-/Gelenkinfektionen, Pseudomonasinfektionen. Kein
Ciprofloxacin bei Pneumonie (Pneumokokkenschwäche). Denke immer an Alternativen.
Orale Therapie für leichtere Infektionen üblicherweise ausreichend. Potenziell
lebensbedrohliche Infektionen werden immer mit i.v.-Infusionen therapiert: u.a. Sepsis,
Endokarditis, mittelschwere und schwere ambulant erworbene Pneumonien (CAP),
nosokomiale Pneumonien (HAP), schwere Wundinfektionen, Peritonitis,
Gallenwegsinfektionen, Meningitis/Enzephalitis, Infektionen durch Fremdkörper.