Päd iatrie 251
Infektio-Guide / KAROW PHARMAKOLOGIE 2022 Infektio-Guide / KAROW PHARMAKOLOGIE 2022 Infektio-Guide / KAR
18.4.8 Synopsis lebensbedrohlicher Infektionen: Sepsis, Meningitis
Sepsis (jenseits der Neugeborenenperiode)
Allgemeines: (weitere Grundlagen: Sepsis des Erwachsenen �� 2.14.4)
− Sepsis ist eine lebensbedrohliche Erkrankung mit multisystemischer Inflammation als
Reaktion auf eine Infektion durch Bakterien, Viren, Pilze, Parasiten u/o deren jeweilige
Toxine. Wesentlicher Bestandteil dieser Reaktion ist ein SIRS (systemic inflammatory response syndrome).
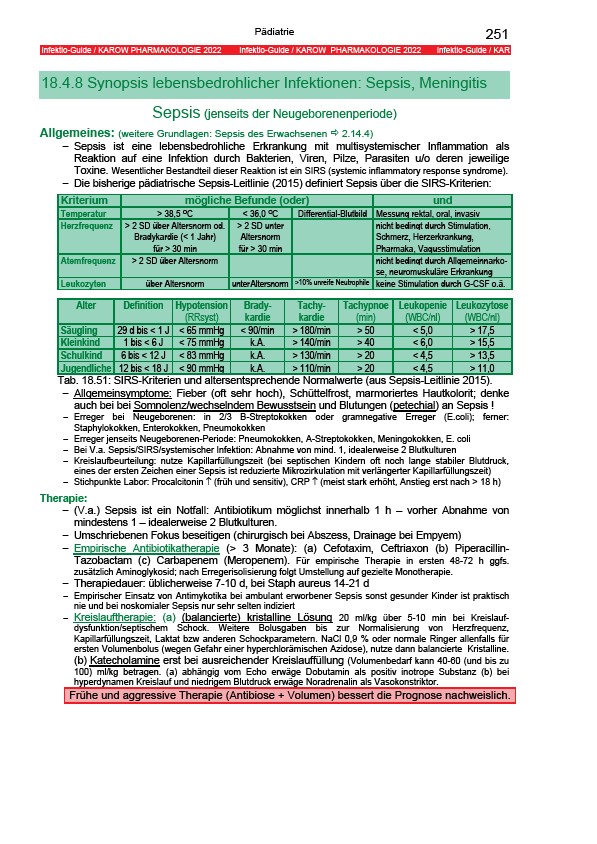
− Die bisherige pädiatrische Sepsis-Leitlinie (2015) definiert Sepsis über die SIRS-Kriterien:
Kriterium mögliche Befunde (oder) und
Temperatur > 38,5 OC < 36,0 OC Differential-Blutbild Messung rektal, oral, invasiv
Herzfrequenz > 2 SD über Altersnorm od.
Bradykardie (< 1 Jahr)
für > 30 min
> 2 SD unter
Altersnorm
für > 30 min
nicht bedingt durch Stimulation,
Schmerz, Herzerkrankung,
Pharmaka, Vagusstimulation
Atemfrequenz > 2 SD über Altersnorm nicht bedingt durch Allgemeinnarkose,
neuromuskuläre Erkrankung
Leukozyten über Altersnorm unter Altersnorm >10% unreife Neutrophile keine Stimulation durch G-CSF o.ä.
Alter Definition Hypotension
(RRsyst)
Brady-
kardie
Tachy-
kardie
Tachypnoe
(min)
Leukopenie
(WBC/nl)
Leukozytose
(WBC/nl)
Säugling 29 d bis < 1 J < 65 mmHg < 90/min > 180/min > 50 < 5,0 > 17,5
Kleinkind 1 bis < 6 J < 75 mmHg k.A. > 140/min > 40 < 6,0 > 15,5
Schulkind 6 bis < 12 J < 83 mmHg k.A. > 130/min > 20 < 4,5 > 13,5
Jugendliche 12 bis < 18 J < 90 mmHg k.A. > 110/min > 20 < 4,5 > 11,0
Tab. 18.51: SIRS-Kriterien und altersentsprechende Normalwerte (aus Sepsis-Leitlinie 2015).
− Allgemeinsymptome: Fieber (oft sehr hoch), Schüttelfrost, marmoriertes Hautkolorit; denke
auch bei bei Somnolenz/wechselndem Bewusstsein und Blutungen (petechial) an Sepsis !
− Erreger bei Neugeborenen: in 2/3 B-Streptokokken oder gramnegative Erreger (E.coli); ferner:
Staphylokokken, Enterokokken, Pneumokokken
− Erreger jenseits Neugeborenen-Periode: Pneumokokken, A-Streptokokken, Meningokokken, E. coli
− Bei V.a. Sepsis/SIRS/systemischer Infektion: Abnahme von mind. 1, idealerweise 2 Blutkulturen
− Kreislaufbeurteilung: nutze Kapillarfüllungszeit (bei septischen Kindern oft noch lange stabiler Blutdruck,
eines der ersten Zeichen einer Sepsis ist reduzierte Mikrozirkulation mit verlängerter Kapillarfüllungszeit)
− Stichpunkte Labor: Procalcitonin ↑ (früh und sensitiv), CRP ↑ (meist stark erhöht, Anstieg erst nach > 18 h)
Therapie:
− (V.a.) Sepsis ist ein Notfall: Antibiotikum möglichst innerhalb 1 h – vorher Abnahme von
mindestens 1 – idealerweise 2 Blutkulturen.
− Umschriebenen Fokus beseitigen (chirurgisch bei Abszess, Drainage bei Empyem)
− Empirische Antibiotikatherapie (> 3 Monate): (a) Cefotaxim, Ceftriaxon (b) Piperacillin-
Tazobactam (c) Carbapenem (Meropenem). Für empirische Therapie in ersten 48-72 h ggfs.
zusätzlich Aminoglykosid; nach Erregerisolisierung folgt Umstellung auf gezielte Monotherapie.
− Therapiedauer: üblicherweise 7-10 d, bei Staph aureus 14-21 d
− Empirischer Einsatz von Antimykotika bei ambulant erworbener Sepsis sonst gesunder Kinder ist praktisch
nie und bei noskomialer Sepsis nur sehr selten indiziert
− Kreislauftherapie: (a) (balancierte) kristalline Lösung 20 ml/kg über 5-10 min bei Kreislaufdysfunktion/
septischem Schock. Weitere Bolusgaben bis zur Normalisierung von Herzfrequenz,
Kapillarfüllungszeit, Laktat bzw anderen Schockparametern. NaCl 0,9 % oder normale Ringer allenfalls für
ersten Volumenbolus (wegen Gefahr einer hyperchlorämischen Azidose), nutze dann balancierte Kristalline.
(b) Katecholamine erst bei ausreichender Kreislauffüllung (Volumenbedarf kann 40-60 (und bis zu
100) ml/kg betragen. (a) abhängig vom Echo erwäge Dobutamin als positiv inotrope Substanz (b) bei
hyperdynamen Kreislauf und niedrigem Blutdruck erwäge Noradrenalin als Vasokonstriktor.
Frühe und aggressive Therapie (Antibiose + Volumen) bessert die Prognose nachweislich.